Самыми коварными из всех болезней остаются те, которые развиваются медленно и на ранних этапах об их существовании можно узнать только случайно. Лишь постепенно прогрессируя, они проявляются симптомами, которые сначала незначительно влияют на жизнь человека, но со временем становятся настоящим препятствием к активной деятельности. К таким заболеваниям относится болезнь Паркинсона (Parkinson’s disease).
основные симптомы болезни паркинсона
Болезнь Паркинсона – это медленно прогрессирующее хроническое заболевание, характерное для лиц возраста старше 60 лет, которое возникает из-за дегенерации (разрушения) нервных клеток головного мозга и проявляется следующими основными симптомами:
- Тремор (дрожь) в различных частях тела – голова, челюсть, конечности.
- Скованность в конечностях и туловище.
- Гипокинезия (снижение темпа и объема движений).
- Нарушения равновесия и координации.
- Нарушения походки и высокая вероятность падений
- Сгорбленная осанка
- Брадикинезия – медлительность в выполнении движений
- Боли в суставах, возникающие как вторичные симптомы
- “Фризинг”- явление замороженности во время начала ходьбы
Чтобы понять причину возникновения этих симптомов и разобраться со способами лечения данного заболевания, необходимо остановиться на особенностях анатомии и патогенеза (механизма развития).
Анатомические и патогенетические особенности болезни Паркинсона.
Как нам известно, болезнь Паркинсона возникает вследствие гибели нервных клеток головного мозга. Но что это за клетки, почему они погибают и как это влияет на появление основных симптомов?
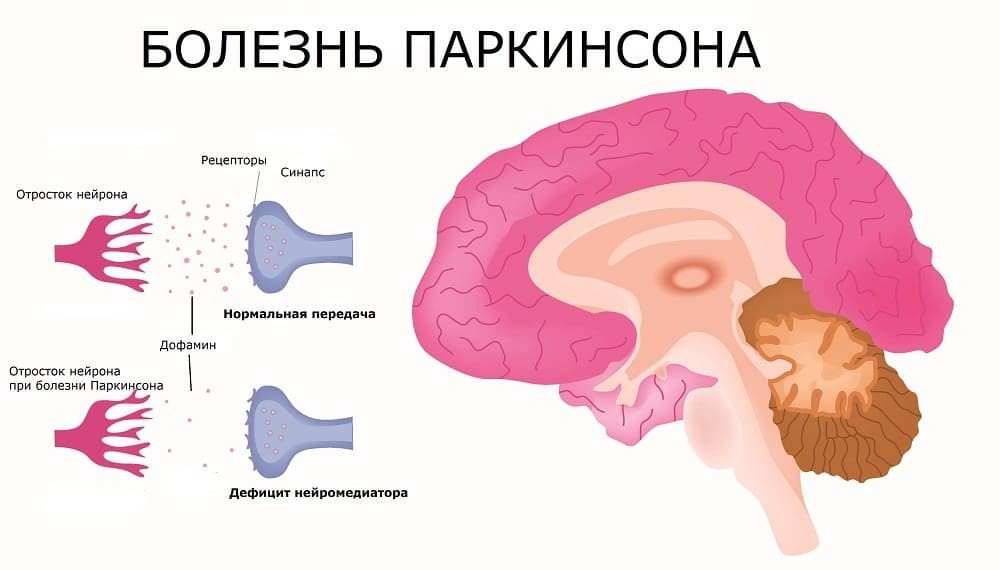
В головном мозге существует ряд хорошо организованных систем нейронов. Некоторые из них отвечают за передачу информации от наших органов чувств – осязания, обоняния, зрения, слуха, вкуса. Функцией другой системы нейронов является формирование движений. Одним из звеньев такой системы является чёрная субстанция (лат. Substantia nigra), располагающаяся в области среднего мозга. Именно с гибелью нейронов, расположенных в ней и связано развитие болезни Паркинсона.
По какой именно причине это происходит до сих пор точно сказать невозможно. Некоторые ученые связывают дегенеративные изменения с естественным процессом старения, иногда у больного удается обнаружить изменения в структуре ДНК. Хотя некоторые случаи болезни Паркинсона, по-видимому, являются наследственными, а некоторые можно отнести к конкретным генетическим мутациям, в большинстве случаев болезнь возникает случайно и не передается по наследству. Вне зависимости от источника заболевания, протекает оно одинаково.
Факторы риска
Выделяют так же факторы риска:
- Работа с пестицидами, солями тяжелых металлов.
- Наследственность.
- Хроническая недостаточность мозгового кровообращения.
- Травмы головы.
- Прием некоторых наркотических препаратов (MPTP).
Нейроны черной субстанции в норме вырабатывают допамин. Этот нейромедиатор нейронам среднего мозга помогает связаться с нейронами высших отделов мозга (коры) и запустить двигательную активность. Следовательно, когда клетки, вырабатывающие допамин погибают, возникает дефицит нейромедиатора. Импульсы «хуже» передаются высшим отделам мозга, инициировать двигательную активность становится труднее. Здесь возникают первый из основных симптомов болезни Паркинсона – гипокинезия (снижение темпа и амплитуды движений).
Тремор и изменения походки при болезни паркинсона
Еще одной функцией допаминовой системы в головном мозге является поддержание точности движений, их скоординированности. Поэтому, при поражении нейронов черной субстанции развиваются такие симптомы как тремор (непроизвольное дрожание, которое наиболее проявляется в состоянии покоя и исчезает при движении) и скованность мышц (проявляется в том числе сгорбленностью и практически безэмоциональным выражением лица).
В связи с вышеописанным, у больных Паркинсонизмом наблюдают еще два характерных симптома в виде изменения походки – пациенты делают короткие шаги, руки держат согнутыми, не размахивают ими (семенящяя походка), и постуральной неустойчивости, приводящей к нарушениям равновесия и падениям.
Другие симптомы болезни Паркинсона могут включать депрессию и другие эмоциональные изменения, деменцию, трудности с глотанием, жеванием и речью, проблемы с мочеиспусканием или запоры, а также нарушения сна.
Выше упоминалось, что болезнь Паркинсона является медленно прогрессирующим заболеванием. Вышеперечисленные симптомы не появляются одномоментно, а начинаются с едва заметных проявлений, которые с годами нарастают и формируют полную клиническую картину. Скорость прогрессирования симптомов для всех больных является индивидуальным. В некоторых случаях болезнь остается незамеченной и расценивается, как естественные процессы старения: например, больные могут чувствовать легкую дрожь в конечностях или с трудом вставать после долгого сидения.
Часто симптомы могут проявиться только на одной стороне тела и лишь со временем в патологический процесс вовлечется вторая сторона.
Лечение и реабилитация.
На данный момент не существует способа, который помог бы полностью излечиться от болезни Паркинсона. Однако применяются различные средства и способы реабилитации, которые замедляют прогрессирование заболевания, частично устраняют его симптомы и улучшают качество жизни пациентов.
Прежде всего, медицинский специалист назначает индивидуальный курс медикаментозного лечения (чаще всего Леводопа – предшественник допамина), которое направлено на устранение дефицита допамина в нервной системе и улучшение инициации двигательной активности, снижение тремора и скованности мышц.
В случае неэффективности препаратов в редких случаях показана операция (DBS = глубокая стимуляция мозга). В ходе операции имплантируют устройство, которое напрямую отправляет сигналы в те отделы мозга, в которые система нейронов черной субстанции их доставить не может (в связи с дефицитом нейромедиатора).

Способы улучшения качества жизни
Одними из самых эффективных способов улучшения качества жизни пациентов с болезнью Паркинсона являются методы реабилитации, включающие в себя:
- Двигательную реабилитацию – лечебная физкультура, комплексы гимнастических упражнений, скандинавская ходьба и т.д. Методы двигательной реабилитации позволяют увеличить темп и амплитуду движений, повысить выносливость, координацию и равновесие.
- Улучшение когнитивных функций – тренинг памяти, времени реакции, вербальной активности.
- Социальную поддержку и психотерапию
- Эрготерапию – поддержание и восстановление повседневных навыков
- Логопедическую коррекцию – при болезни Паркинсона речь становится тихой, монотонной, медленной, а также развиваются нарушения глотания. Методы логопедии позволяют уменьшить выраженность этих симптомов.
Таким образом, методы реабилитации при болезни Паркинсона, назначенные квалифицированным специалистом в области физиотерапии и реабилитации, в совокупности с медикаментозной терапией, способны значительно улучшить качество жизни пациентов, улучшить двигательные и когнитивные функции, уменьшить симптомы заболевания.
ВИДЕО: «РЕАБИЛИТАЦИЯ при болезни Паркинсона»
КОМПЛЕКС УПРАЖНЕНИЙ ДЛЯ БОЛЕЗНИ ПАРКИНСОНА. ПЕРВОЕ НАПРАВЛЕНИЕ: УЛУЧШЕНИЕ ПОДВИЖНОСТИ СУСТАВОВ И УВЕЛИЧЕНИЕ ГИБКОСТИ ТЕЛА
Для получения дополнительной информации о реабилитации при болезни Паркинсона вы можете посмотреть видео с демонстрацией упражнений и советами по реабилитации.
Советы физиотерапевтов и реабилитологов для больных с диагнозом Болезнь Паркинсона:
Для поддержания здоровья пациентов при болезни Паркинсона, важно совмещать разные виды деятельности и активности. Каждый день можно сочетать и варьировать – силовые тренировки, тренировки ходьбой, тренировки на велотренажёре, тренировки для улучшения гибкости суставов, улучшения осанки и равновесия. Конечно, важно сочетать тренировки с повседневными делами и, следовательно, практиковать функции, используемые в повседневной жизни: сидение, вставание (с кровати, со стула), подвижность в кровати и др.
Процесс реабилитации и лечения пациентов с болезнью Паркинсона, конечно же, зависит от стадии заболевания (начальной или прогрессирующей). Но независимо от этого, процесс разработки и построения реабилитационной программы должен учитывать четыре основных направления:
- Улучшение подвижности суставов и увеличение гибкости тела
- Укрепление опорно-двигательного и мышечного аппарата, выносливости
- Улучшение координации и “композиции” движения- разделение его на составляющие.
- Улучшение равновесия, походки и предотвращение падений
Как показали последние исследования, для пациентов с болезнью Паркинсона, важно построить план реабилитации, основанный на поступенчатом, постепенно изменяющемся тренировочном ритме и возрастающей сложности упражнений. Постоянность и монотонность в выборе физической нагрузки и активности не рекомендуется.

Ознакомьтесь с демо версией наших комплексов упражнений раздела Болезнь Паркинсона на YouTube.
В настоящий момент на нашем сайте представлены комплексы упражнений для реабилитации при Болезни Паркинсона по следующим направлениям:




