Боль в нижней конечности – это крайне распространенная патология, которая становится частой причиной визита к врачу. Так, например, количество обращений в последние годы к специалисту по поводу боли в коленном суставе превышает 4 млн (в мировом масштабе) По данным некоторых исследований, только за последний год один из трех людей обратился к специалисту с этой проблемой. Причин этому состоянию множество: боль в нижних конечностях может быть вызвана как травмой, так и дегенеративными изменениями суставных поверхностей, стиранием хряща, неправильной биомеханикой суставов, воспалительными процессами, поражением сосудов и нервов.
Обычно к тревожным симптомам, сигнализирующим о патологии, относятся:
-
Тупая, ноющая боль, усиливающаяся при движении
-
Скованность или ограниченная подвижность в конечности
-
Мышечные спазмы
-
Трудность, выражающаяся в переносе веса на одну ногу
-
Отечность, гематома или покраснение пораженной конечности.
Прежде чем перейти к причинам, которые могут вызывать такие симптомы, остановимся на анатомии нижней конечности и разберемся с тем, поражение каких отделов может вызывать боль.
Анатомические особенности нижней конечности
Нижняя конечность по строению имеет немало сходств с верхней: её так же можно разделить на две части – пояс нижней конечности и свободная нижняя конечность. Пояс нижней конечности представлен тазовыми костями и крестцом, расположенным сзади. На самом деле тазовые кости тоже состоят из соединения трех костей: лобковых, седалищных и подвздошных. Они неподвижно связаны друг с другом, поэтому их рассматривают в совокупности. Таз выполняет ряд важных функций в человеческом организме. Прежде всего, с учетом его формы, таз можно рассматривать в качестве своеобразной чаши, в которой лежат внутренние органы. Такое расположение обеспечивает защиту органов от механических воздействий. Кроме того, одна из функций таза обусловлена его участием в родовом процессе.
Свободная часть нижней конечности соединяется с тазом посредством тазобедренного сустава: бедренная кость (верхняя часть свободной нижней конечности) присоединяется к вертлужной впадине, образованной тазовыми костями. Этот сустав имеет чашеобразную форму и биомеханически имеет сходство с шарнирным механизмом: при движении нижней конечности таз остается неподвижным, в то время как бедренная кость перемещается в разных направлениях. Движения в тазобедренном суставе в норме беспрепятственно совершаются за счет скольжения головки бедренной кости по подвздошной. Трение снижается за счет гладких суставных поверхностей, образованных гиалиновыми хрящами и синовиальной жидкости в полости сустава, которая, как известно, вырабатывается оболочками капсулы сустава.
Движения в тазобедренном суставе очень обширны, они могут совершаться в трех плоскостях, обеспечивая, в том числе, редкое для прочих суставов круговое движение. Именно эта способность обуславливает природную подвижность человека, возможность к прямохождению, и способность к таким видам спорта, как легкая атлетика, гимнастика и т.д.
С другой стороны, тазобедренное сочленение, обладающее столь высоким функционалом, не может обходиться без слабых мест. В частности, вследствие высокой подвижности, хрящи тазобедренного сустава являются достаточно хрупкими, суставные поверхности быстрее истираются, возникает воспаление. Одним из заболеваний тазобедренного сустава является коксартроз. При этой патологии суставные поверхности костей, образующих сустав, деформируются, в результате чего объем движений резко снижается. Чтобы этого не происходило, необходимо тщательно следить за здоровьем своих суставов, разумно заниматься спортом, не перенагружать опорно-двигательный аппарат. Комплекс полезных советов и упражнения для профилактики заболеваний тазобедренного сустава может разработать врач-физиотерапевт или реабилитолог.
Ниже тазобедренного сустава начинается свободная часть нижней конечности. Ближе всего к месту открепления от таза находится бедренная кость. Бедренная кость – это длинная трубчатая кость, имеющая ряд важных анатомических особенностей. Первым и самым важным является способ ее соединения с тазом.
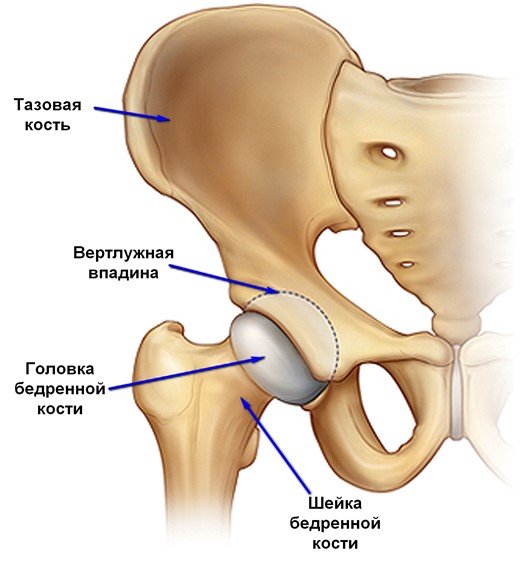
От верхней части бедренной кости – большого вертела, в сторону вертлужного отверстия таза отходит вырост, выполняющий связующую роль в системе нижней конечности. Он имеет шейку и головку. Шейка бедренной кости является очень хрупким местом, а перелом шейки бедра – частая патология, встречающаяся в 6% всех случаев переломов и затрагивающая в 90% случаев людей пожилого возраста. Хрупкость этого участка кости в преклонном возрасте объясняется ухудшением кровоснабжения и остеопорозом – снижением плотности костной ткани. Такая травма имеет серьезные последствия, которые будут обсуждены ниже.
Между бедренной костью и костями голени располагается коленный сустав-самый большой сустав в нашем теле. Этот сустав имеет сложное строение: три кости и их суставные поверхности, большое число связок и синовиальных сумок. Такое сложное строение сустава обусловлено тем, что он является местом соединения самых длинных рычагов нижней конечности, которые совершают большое количество движений разного диапазона в повседневной жизни, в частности, при ходьбе. Коленный сустав каждый день выдерживает высокие нагрузки, поэтому его амортизационный аппарат включает, не только хрящи суставных поверхностей, но и мениски. Мениски – это хрящевые пластинки, расположенные с двух сторон на верхней поверхности большеберцовой кости. Они лежат между двумя костями, как подушки, смягчая излишнюю нагрузку и стабилизируя сустав. Целостность этих структур имеет большое значение. В спорте часто встречаются такие травмы, как разрыв или повреждение мениска. Когда такое происходит, ряд движений, например, подъем или спуск с лестницы, приседания,- выполнять становится практически невозможно.
Важной частью коленного сустава является его связочный аппарат. Он представлен боковыми (малоберцовая и большеберцовая коллатеральные), задними (подколенная, дугообразная, связка надколенника, медиальная и латеральная поддерживающие) и внутренними связками. Из всего вышеперечисленного четыре связки отвечают за поддержание стабильности коленного сустава: передняя крестообразная связка (ACL), задняя крестообразная связка (PCL), медиальная и латеральная коллатеральные связки (MCL, LCL). С точки зрения биомеханики, передняя крестообразная связка защищает сустав от чрезмерного движения вперед, задняя – от движения сустава назад, а коллатеральные связки защищают сустав в фронтальной плоскости.
Ниже коленного сустава располагается голень. Скелет голени представлен двумя костями – малоберцовой и большеберцовой. Вторая более крупная, поскольку выполняет опорную функцию и выдерживает на себе основную нагрузку. Большеберцовая и малоберцовая кости неподвижно соединены друг с другом с помощью плоского сустава и связочного аппарата и работают как единое целое.
Мышцы голени делятся на переднюю, заднюю и наружную группы. Передняя группа мышц отвечает за разгибание стопы и пальцев ног, приводит стопу. Задняя группа мышц, сгибает стопу и пальцы. Наружная группа мышц отводит и сгибает стопу.
Обе бедренные кости участвуют в образовании голеностопного сустава. Со стороны стопы в его образовании участвует таранная кость. Движения в этом суставе возможны вокруг одной оси. Строение сустава и самой стопы обеспечивает равномерное распределение нагрузки всего тела. Данный сустав является достаточно стабильным за счет развитого связочного аппарата, тем не менее, его вывихи являются частой патологией, которая будет разобрана ниже.
Возможные причины боли в нижней конечности
Для того чтобы определить причину боли в нижней конечности, прежде всего, уточняют ее локализацию. Выше мы «разбили» нижнюю конечность на несколько составных частей, что позволит нам сейчас на основе этого разделения рассмотреть разные виды патологии.
Патология тазового пояса
Говоря о причинах боли в нижних конечностях важно упомянуть такую патологию, как нижний перекрестный синдром (UCS), когда вследствие малоподвижного образа жизни формируется нарушение осанки, приводящее к появлению мышечного дисбаланса, и как следствие- проявление болевых ощущений сначала в поясничной области, а потом и в конечностях. Такое состояние значительно влияет на качество жизни и затрудняет простые повседневные действия, поэтому важно вовремя подобрать со специалистом лечение, состоящее из лечебной физкультуры, физиотерапии и мануальной терапии.
Патология бедренной кости и тазобедренного сустава
Деформирующий артроз тазобедренного сустава – коксартроз
Коксартроз – это дегенеративно-дистрофическое заболевание тазобедренного сустава, причиной которого является поражение хрящевой ткани, выстилающей суставные поверхности.
Это заболевание особенно часто встречается в травматологии и ортопедии в связи с тем, что тазобедренный сустав выдерживает большие нагрузки, соответственно, быстрее других суставов подвергается деформации и стиранию хряща, выстилающего суставные поверхности. Коксартроз может возникнуть без видимых на то причин. В таком случае, он называется первичным. В некоторых случаях коксартроз возникает, как следствие дисплазии тазобедренного сустава, перенесенных травм, например, перелома шейки бедра, вывихов, воспалительных процессов и других заболеваний. Такой коксартроз является вторичным.
Биомеханика и причины коксартроза
Тазобедренный сустав совершает плавные движения в широком диапазоне, а сила трения уменьшается благодаря гиалиновым хрящам, выстилающим суставные поверхности и синовиальной жидкости, вырабатывающейся синовиальной сумке. При коксартрозе в связи с нарушением кровоснабжения и дистрофией происходит высыхание суставных поверхностей, они покрываются трещинами и теряют свою гладкость. Синовиальная жидкость при этом загустевает, становится плотной. Все это повышает силу трения в суставе и увеличивает его травматизацию, в результате чего со временем при движениях развивается деформация костно-хрящевых структур. В долгосрочной перспективе такое состояние вызывает периодические или постоянные боли в суставе, ограничение подвижности и даже нарушения походки (хромота).
факторы риска:
-
Постоянная нагрузка на сустав. Такая нагрузка распространена у спортсменов или может быть обусловлена избытком массы тела.
-
Пожилой возраст. В пожилом возрасте ухудшается кровоснабжение сустава, что со временем приводит к его дистрофии и деформации.
-
Нарушения кровообращения, обмена веществ, эндокринной системы.
-
Малоподвижный образ жизни.
Знание факторов риска позволит предупредить развитие заболевания, при спланированном физиотерапевтом индивидуального профилактического комплекса упражнений.
Перелом шейки бедренной кости
Перелом шейки бедра – грозное, чреватое осложнениями состояние, встречающееся в основном у пожилых людей. Перелом шейки бедра случается, в основном, при падении на бок дома или на улице, а иногда и при незначительных воздействиях – неудачный поворот в постели, резкий наклон. Такая легкость перелома у пожилых обусловлена остеопорозом – снижением плотности костной ткани. Клиника перелома– присутствует умеренная боль, ограничение опоры и подвижности сустава, может быть слабо выраженное укорочение больной конечности.
Такие переломы могут встречаться и у молодых людей, являясь часто следствием аварии или падения с высоты. Нелеченый перелом шейки бедра часто чреват также несращением кости, и может привести к серьезным осложнениям, связанным в основном с длительной вынужденной неподвижностью больных. У лежачих пациентов со временем может развиваться застойная пневмония, формируются пролежни, тромбозы, может развиться депрессия. Именно из-за большого числа осложнений, летальность при переломе шейки бедра составляет 30%.
При переломе шейки бедра важно назначить правильное лечение. При наличии противопоказаний к хирургическому вмешательству проводят консервативную терапию Хирургическое вмешательство представляет собой восстановление целостности кости с помощью металлических конструкций – остеосинтез, эндопротезирование.
В послеоперационном периоде и в качестве профилактики обязательно назначение специалистом курса специальных упражнений и физиопроцедур.
Синдром ущемления бедренного нерва
Резкая боль в области таза, отдающая в бедро, может быть связана с ущемлением бедренного нерва. Помимо боли к симптомам ущемления относятся нарушения чувствительности: парестезии (ощущение ползанья мурашек) передней части бедра, покалывания. Могут возникать подергивания мышц.
Причина ущемления бедренного нерва заключается в его сдавливании на определенном уровне. Это может происходить, как результат мышечного спазма, кровоизлияния, межпозвоночной грыжи, паховой грыжи или новообразований. Чаще всего ущемление бедренного нерва происходит в районе паховой связки (бедренная грыжа).
Симптомы поражения бедренного нерва варьируют от уровня его поражения и это объясняется его анатомическими особенностями.
Бедренный нерв отходит от поясничного сплетения на уровне 2, 3 и 4 поясничных позвонков, проходит между большой поясничной и подвздошной мышцами, спускается на уровень паховой связки и выходит на переднюю поверхность бедра, где делится на ветви: кожные (чувствительные), мышечные (двигательные) и подкожный нерв. Соответственно, в зависимости от уровня поражения, симптомы будут отличаться: они могут захватывать только чувствительность и проявляться парестезиями, могут поражать только двигательные ветви, однако чаще всего ущемление происходит на поясничном уровне, в результате чего клиническая картина становится обширной.
Полная невропатия бедренного нерва проявляется парезом четырехглавой мышцы бедра, которая отвечает за разгибание в коленном суставе – бег и ходьба затруднены. Нога фиксирована в разгибательном положении. Возникают боли.
При компрессии бедренного нерва необходима консультация специалиста для обсуждения тактики лечения, которое, в основном, является консервативным, а в некоторых случаях может быть хирургическим.
Синдром переднего скольжения бедра (Femoral Anterior Glide Syndrome)
Патогенез и биомеханика: может развиться у людей разного возраста. Происходит, в основном, в процессе сгибания бедра(флексия) во время физической и функциональной нагрузки, а также при беге, длительном приседании, плохой осанке (например, плоская спина), мышечном дисбалансе тазового комплекса и стабилизирующих компонентов тазобедренного сустава, а также при гиперэкстензии бедра (например, при беге)
В норме, во время сгибания бедра головка бедренной кости должна оставаться на месте или даже немного двигаться назад. При этом же синдроме происходит скольжение головки вперед, производя ущемление близлежащих мягких тканей и нервных окончаний, нарушая при этом функциональную и механическую целостность движения. Возникает болевой синдром, который проявляется не только в виде ограничения диапазона суставного движения, но и в характерных болях, появляющихся в передней области бедра, паховой области, а, иногда и иррадиирущей боли по передней части бедренной кости.
Причиной тому служит укорочение структурных элементов задней части бедра, с одной стороны:
Суставной капсулы, задней группы мышц, задний наклон таза. Наряду с этим, с другой стороны, происходит перерастяжение передней капсулы, и перерастяжение мышцы, сгибающей бедро, или её воспаление (Tendinitis) позволяющие повышенное переднее скольжение головки.
Для лечения и реабилитации синдрома разработан специальный комплекс упражнений, направленный на устранение причин ,вызывающих его.
Поражение коленного сустава
Частой причиной боли в нижней конечности является поражение коленного сустава. Выше мы обсудили сложное его строение, из которого можно понять, что повреждение любого из элементов сустава может вызвать патологию и дестабилизировать его.
Каковы основные причины развития патологий коленного сустава? Рассмотрим основные и наиболее частые .
Остеоартроз коленного сустава
Остеоартроз коленного сустава или гонартроз – это хроническое дегенеративно-дистрофическое заболевание, характеризующееся прогрессирующей деградацией хрящевого аппарата коленного сустава.
Как нам уже известно, развитая система хрящей коленного сустава в норме призвана выполнять амортизационную и стабилизирующую функцию – коленный сустав испытывает на себе большие нагрузки, поэтому организм создал для него условия, в которых его травматизация минимальна. Однако по разным причинам, в основном, с возрастом, целостность хрящевой ткани нарушается и амортизационная способность падает. Коленный сустав дестабилизируется, усиливается трение между его суставными поверхностями, истончается структура хрящей, что со временем приводит к деградации. Эти изменения влияют на способность к свободному передвижению, возникает тугоподвижность сустава, становится сложно выполнять повседневные действия.
Гонартроз является самым распространенным артрозом. Чаще ему подвержены женщины.
К причинам его развития относят:
-
Травмы
-
Физические нагрузки
-
Избыточный вес
-
Следствие перенесенных артритов
-
Врожденная слабость связочного аппарата
Заболевание развивается медленно. Первыми симптомами являются незначительная боль при физических нагрузках и ощущение скованности. На поздних стадиях объем движения в суставе постепенно уменьшается, развивается тугоподвижность, боли становятся более интенсивными и появляются даже в покое. Походка становится неустойчивой.
Важно не допустить прогрессирование гонартроза и вовремя подобрать с травматологом-ортопедом подходящее лечение, включающее в себя комплекс из физиотерапии, мануальной терапии, массажа.
Повреждение менисков коленного сустава
Повреждение менисков коленного сустава – нарушение целостности менисков, расположенных в полости коленного сустава. Такое состояние чаще всего является следствием спортивной травмы при вращении голени, когда стопа остается зафиксированной на месте (конькобежный спорт, борьба, регби, футбол).иногда травма сопровождается характерным “кликом”. Иногда такая травма развивается при прямом ударе в область коленного сустава (падение на ступеньки) или падения с высоты на выпрямленные ноги. Повреждение или разрыв мениска редко остается незамеченным. Острый период начинается непосредственно после получения травмы. Пациент отчетливо помнит момент травмирования, испытывает боли, старается избегать движений в суставе. Голень фиксирована в положении сгибания. При попытке движений появляется чувство заклинивания сустава – блокировка сустава. Такое состояние может переходить в хроническое и проявляться периодическими болями.
В остром периоде показана помощь медицинского специалиста, которая заключается в устранении блокады. Во время реабилитации – комплекс ЛФК и физиотерапия.
Повреждение передней крестообразной связки (ACL). Несчастливая триада
В коленном суставе очень развит связочный аппарат. Стабильность его в основном поддерживается четырьмя связками, одна из которых – передняя крестообразная. Она предотвращает избыточное движение голени вперед и возникает, соответственно в случаях, когда нагрузка на неё оказывается слишком высокой. Такая травма часто встречается у лыжников, когда лыжи застревают в снегу и человек, фиксированный в ботинках, падает вперед. Также травмирование возможно при падении вперед в высоких ботинках, переразгибании колена или при прямом ударе.
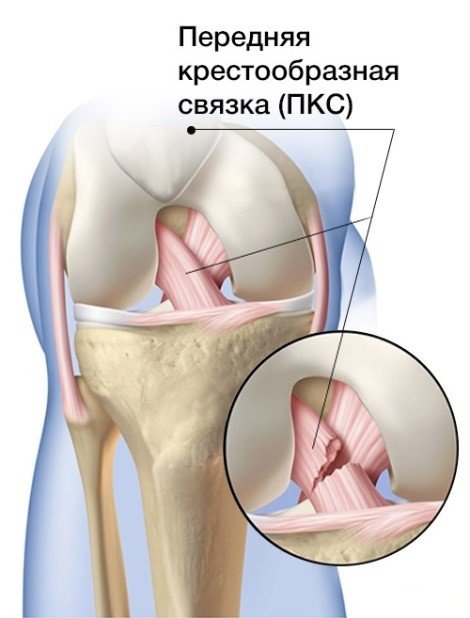
Разрыв или повреждение крестообразной связки сопровождается сильной болью и щелчком в момент травмы. Больной не может опираться на ногу, колено сильно отекает возникают симптомы «псевдоблока» – невозможность сгибания и разгибания в коленном суставе.
В остром периоде заболевания медицинские специалисты занимаются снятием отека и уменьшением воспаления. В периоде восстановления назначают фиксаторы – бандажи, которые позволяют более эффективно восстанавливать подвижность сустава посредством ЛФК и физиотерапии. Начальный комплекс упражнений назначается еще в первые часы после травмы, это важно для того, чтобы не развилась контрактура сустава. Многочисленные исследования последних лет доказали эффективность консервативного лечения -массивной реабилитационной физиотерапии, по сравнению с оперативным вмешательством по реконструкции поврежденной связки. Сравнивая результаты двух вмешательств в годовой перспективе были обнаружены одинаковые результаты.! К сожалению сроки восстановления и возврата к нормальной деятельности очень длительны ( более 6 мес.) в обоих случаях.
Несчастливая триада – состояние, возникающее при одновременном разрыве передней крестообразной связки (ACL), медиальной коллатеральной связки (MCL) и мениска. Несчастливая триада возникает при боковом ударе в колено и часто встречается в таких видах спорта, как футбол, регби, хоккей или мотокросс. В процессе такой травмы нога как бы проворачивается латерально и переразгибается, что приводит к одновременному разрыву вышеперечисленных элементов.
Одновременный выход из строя менисков + двух из четырех основных стабилизирующих элементов колена приводит к его дестабилизации, видной невооруженным глазом при скручивании. Движения резко ограничены. Помимо сильной боли присутствует отек и скованность. Такое состояние требует квалифицированной медицинской помощи. Пациент нуждается в хирургическом лечении и восстановлении связочного аппарата. Важным элементом реабилитации является физиотерапия. Грамотное лечение поможет вернуть подвижность в суставе.
Пателло-Феморальный синдром (Patello–Femoral Syndrome)- или хондромаляция надколенника
Наиболее частая причина боли в передней части колена, на ряду с одноименным сухожилием.
Хондромаляция – это размягчение и стирание хряща нижней поверхности надколенника (хрящ надколенника – самый уязвимый хрящ) Наблюдается более высокая заболеваемость среди молодых людей, чем среди взрослых В основном вызывается травмами, износом, вызванным чрезмерной нагрузкой на колени, слабостью или дисбалансом мышц бедра , в результате чего надколенник движется по неверной траектории, вызывая поражение и стирание хряща, появление шероховатостей и трещин на его поверхности.
Вместо плавного движения между надколенником и нижней частью бедренной кости надколенник трется о бедро, а шероховатость хряща вызывает боль. Таким образом возникает воспалительный процесс и функциональные нарушения, ограничения динамики движения.
Важным элементом реабилитации является физиотерапия. Грамотное лечение и правильно разработанный комплекс упражнений поможет вернуть подвижность в суставе.
Патология голеностопного сустава
Вывих голеностопного сустава. Нестабильность голеностопного сустава
Вывих голеностопа является самой частой причиной патологии голеностопного сустава. Проявляется в смещении суставных поверхностей большеберцовой, таранной и малоберцовой костей относительно друг друга. Обычно причиной такого состояния становится подворачивание ноги или травма, спортивная активность, авария. При таких травмах происходит повреждение связочного аппарата голеностопа – пяточно-малоберцовой, задней и передней таранно-малоберцовой (подворачивание кнутри) или дельтовидной связки (подворачивание кнаружи). Пациент жалуется на сильную боль, возникшую после получения травмы. В области сустава ткани отечные, синюшные, при подвывихах определяется умеренная деформация. Движения резко ограничены. Полный вывих – более серьезное состояние, деформация в данном случае значительная, часто сопровождающаяся переломом лодыжек. Движения невозможны.
Классификация степени повреждения связочного аппарата: от 1-4 стадии, когда в начальной стадии отмечается микронадорванность связки, а в 4 стадии разговор идет о полном её разрыве. В зависимости от степени поражения связок голеностопа может развиться нестабильность, которая со временем, без должного лечения и восстановления, может привести к повторным вывихам и подвывихам — это и является главным компонентом, который надо учитывать при построении программы реабилитации сустава и всей нижней конечности. Также важно упомянуть о наличии проприоцепторов (специфические рецепторы), отвечающих за получение информации о расположении тела в пространстве и равновесие. Находятся в большом количестве в голеностопном суставе, и в меньшем количестве в других суставах нижней конечности. Улучшение проприоцепции является не менее важным составляющим в построении программы реабилитации голеностопного сустава и всей нижней конечности
Нестабильность голеностопного сустава развивается после вывихов, вследствие слабости связочного аппарата, который почти не восстанавливается после тяжелого вывиха. Связка остается в растянутом состоянии и хуже выполняет свои функции по статической стабилизации. Нестабильность может перейти в хроническую, в результате чего подворачивания и смещение структур стопы происходят регулярно. Хроническая нестабильность голеностопного сустава развивается постепенно.
Выделяют 3 стадии нестабильности:
-
Функция голеностопного сустава сохранена, болезненность выражена слабо.
-
Функция нарушена. Сильный отек сустава, скованность движений, болезненность при нагрузке и в покое.
-
Связки полностью разорваны. Сильная боль при попытке совершить движение, отёк.
Для лечения и реабилитации вывиха голеностопного сустава, а также разработке превентивных мер для предотвращения развития хронической нестабильности, требуется укрепления мышечного, компенсаторного-стабилизирующего аппарата, который будет выполнять динамическую стабилизацию сустава. Следовательно, необходима детальная, профессиональная разработка специфических комплексов упражнений физиотерапевтом специалистом и врачом реабилитологом.
Перелом лодыжек
Перелом лодыжек обычно сопровождает полный вывих голеностопа и является следствием сильного подворачивания ноги. Такой травмы особенно подвержены люди среднего возраста и пожилые – это обусловлено особенностями координации движений и физической форме. Перелом лодыжек особенно часто встречается в холодное время года, когда появляется гололед. В некоторых случаях может быть обусловлена сдавлением голеностопа в результате аварии или падением на ногу тяжелого предмета.
Перелом сопровождается болью, отеком, ограничением опоры и движений. Выраженность симптомов зависит от степени повреждения связочного аппарата, присутствует клиника вывиха голеностопа. Выявляется также «симптом иррадиации» – боль в области лодыжек при сжатии костей голени в средней трети.
В качестве лечения показана репозиция обломков и гипсовая иммобилизация. В период восстановления рекомендуется физиотерапия.
ВИДЕО: «Комплекс упражнений раздела Проблемы нижних конечностей»
УПРАЖНЕНИЯ ДЛЯ ТАЗОВОГО ПОЯСА И ТАЗОБЕДРЕННОГО СУСТАВА. КОМПЛЕКС УПРАЖНЕНИЙ №1 НАПРАВЛЕН НА РАСТЯЖЕНИЕ МЫШЦ (УЛУЧШЕНИЕ ГИБКОСТИ МЫШЕЧНОГО АППАРАТА) И УВЕЛИЧЕНИЯ ДИАПАЗОНА СУСТАВНОГО ДВИЖЕНИЯ
Для получения дополнительной информации о комплексах упражнений раздела Проблемы нижних конечностей вы можете посмотреть видео с демонстрацией упражнений и советами по реабилитации.
Лечение патологии нижней конечности
Назначение определенного метода лечения всегда зависит от причины боли. В любом случае необходима консультация специалиста, который установит причину боли посредством диагностических тестов (МРТ, рентген), физического обследования и тестов, прояснения полной клинической картины. После установки диагноза приступают к лечению проблемы. В большинстве случаев эффективными являются методы реабилитации и профилактики прогрессирования заболеваний нижней конечности. Программу реабилитации и поступенчатого восстановления может подобрать специалист физиотерапевт или реабилитолог. Лечебная физкультура – неотъемлемая часть лечения для восстановления подвижности конечности, так же, как и физиотерапевтические процедуры или мануальная терапия.

Ознакомьтесь с демо версией наших комплексов упражнений раздела Проблемы нижних конечностей на YouTube.
В настоящий момент на нашем сайте представлены комплексы упражнений для Проблем нижних конечностей по следующим направлениям реабилитация ТАЗОВОГО ПОЯСА И ТАЗОБЕДРЕННОГО СУСТАВА, КОЛЕННОГО СУСТАВА, ГОЛЕНОСТОПНОГО СУСТАВА:
-
УПРАЖНЕНИЯ ДЛЯ ТАЗОВОГО ПОЯСА И ТАЗОБЕДРЕННОГО СУСТАВА. КОМПЛЕКС УПРАЖНЕНИЙ №1 НАПРАВЛЕН НА РАСТЯЖЕНИЕ МЫШЦ (УЛУЧШЕНИЕ ГИБКОСТИ МЫШЕЧНОГО АППАРАТА) И УВЕЛИЧЕНИЯ ДИАПАЗОНА СУСТАВНОГО ДВИЖЕНИЯ
-
УПРАЖНЕНИЯ ДЛЯ ТАЗОВОГО ПОЯСА И ТАЗОБЕДРЕННОГО СУСТАВА. КОМПЛЕКС УПРАЖНЕНИЙ №2 НАПРАВЛЕН НА НАПРАВЛЕН НА УКРЕПЛЕНИЕ МЫШЦ
-
УПРАЖНЕНИЯ ДЛЯ КОЛЕННОГО СУСТАВА. КОМПЛЕКС УПРАЖНЕНИЙ №3 НАПРАВЛЕН НА РАСТЯЖЕНИЕ МЫШЦ (УЛУЧШЕНИЕ ГИБКОСТИ МЫШЕЧНОГО АППАРАТА) И УВЕЛИЧЕНИЯ ДИАПАЗОНА СУСТАВНОГО ДВИЖЕНИЯ
-
УПРАЖНЕНИЯ ДЛЯ КОЛЕННОГО СУСТАВА. КОМПЛЕКС УПРАЖНЕНИЙ №4 НАПРАВЛЕН НА УКРЕПЛЕНИЕ МЫШЦ. НАЧАЛЬНАЯ СТАДИЯ
-
УПРАЖНЕНИЯ ДЛЯ КОЛЕННОГО СУСТАВА. КОМПЛЕКС УПРАЖНЕНИЙ №4 НАПРАВЛЕН НА УКРЕПЛЕНИЕ МЫШЦ. СРЕДНЯЯ СТАДИЯ
-
УПРАЖНЕНИЯ ДЛЯ КОЛЕННОГО СУСТАВА. КОМПЛЕКС УПРАЖНЕНИЙ №4 НАПРАВЛЕН НА УКРЕПЛЕНИЕ МЫШЦ. ПРОДВИНУТАЯ СТАДИЯ
-
УПРАЖНЕНИЯ ДЛЯ ГОЛЕНОСТОПНОГО СУСТАВА. КОМПЛЕКС УПРАЖНЕНИЙ №5 НАПРАВЛЕН НА РАСТЯЖЕНИЕ МЫШЦ (УЛУЧШЕНИЕ ГИБКОСТИ МЫШЕЧНОГО АППАРАТА) И УВЕЛИЧЕНИЯ ДИАПАЗОНА СУСТАВНОГО ДВИЖЕНИЯ
-
УПРАЖНЕНИЯ ДЛЯ ГОЛЕНОСТОПНОГО СУСТАВА. КОМПЛЕКС УПРАЖНЕНИЙ №6 НАПРАВЛЕН НА УКРЕПЛЕНИЕ МЫШЦ И УЛУЧШЕНИЕ ПРОПРИОСЕПЦИИ И СТАБИЛЬНОСТИ ГОЛЕНОСТОПА И ВСЕЙ НИЖНЕЙ КОНЕЧНОСТИ. НАЧАЛЬНАЯ СТАДИЯ ВОССТАНОВЛЕНИЯ
-
УПРАЖНЕНИЯ ДЛЯ ГОЛЕНОСТОПНОГО СУСТАВА. КОМПЛЕКС УПРАЖНЕНИЙ №6 НАПРАВЛЕН НА УКРЕПЛЕНИЕ МЫШЦ И УЛУЧШЕНИЕ ПРОПРИОСЕПЦИИ И СТАБИЛЬНОСТИ ГОЛЕНОСТОПА И ВСЕЙ НИЖНЕЙ КОНЕЧНОСТИ. СРЕДНЯЯ СТАДИЯ ВОССТАНОВЛЕНИЯ
-
УПРАЖНЕНИЯ ДЛЯ ГОЛЕНОСТОПНОГО СУСТАВА. КОМПЛЕКС УПРАЖНЕНИЙ №6 НАПРАВЛЕН НА УКРЕПЛЕНИЕ МЫШЦ И УЛУЧШЕНИЕ ПРОПРИОСЕПЦИИ И СТАБИЛЬНОСТИ ГОЛЕНОСТОПА И ВСЕЙ НИЖНЕЙ КОНЕЧНОСТИ. ПРОДВИНУТАЯ СТАДИЯ ВОССТАНОВЛЕНИЯ
Кроме перечисленных комплексов вам могут быть полезны комплексы упражнений раздела ПОСТТРАВМАТИЧЕСКАЯ РЕАБИЛИТАЦИЯ ПОХОДКИ.




